■この記事の目的
「痛みがなかなか取れない」「治療してもまたぶり返す」――
臨床の現場で、こんな患者さんに出会ったことはありませんか?
この記事では、そういった“診断名では片付けられない問題”に対して、どう理学療法士が向き合えばいいのか。「運動系」という視点を軸に、僕自身の経験も交えながら、わかりやすくお話していきます。
■“運動系”ってなに?
「運動系」という言葉、正直あまり聞き馴染みがない方もいるかもしれません。でもこれ、僕ら理学療法士の専門性を語るうえで、めちゃくちゃ重要なんです。
簡単に言えば、
運動系とは“人が動く”という現象を支えている、すべての生理的な仕組みのこと。
たとえば、
• 骨や関節(骨格系)
• 筋肉(筋系)
• 脳や神経(神経系)
• さらには循環器や代謝系、皮膚の感覚まで
これらが連動して、ようやく「立つ・歩く・手を動かす」が可能になる。
つまり、運動系の不調=そのどこかの連携が崩れてる、ってことなんです。
■「診断名がついてる=原因がわかってる」じゃない
ここ、臨床あるあるなんですが、
患者さんに「変形性膝関節症」や「頸椎症」って診断がついていても、それが本当に“今の痛みの原因”とは限らないんですよね。
実際、僕が新人だった頃、40代女性の方にリハをしていました。主訴は腰痛。でも画像では特にヘルニアも、脊柱管狭窄もなし。整形のドクターからは「特に異常ないから動かして」との指示。
でも、どう動かしても腰の痛みは消えない。
逆に立ち上がるたびに「イタッ!」と声が漏れる。
正直、当時はめちゃくちゃ悩みました。
でも、ある時ふと、彼女の「立ち方」に注目したんです。すると、股関節の可動域がすごく狭くて、その分、腰椎で過剰に動いていた。そこで、“腰痛の原因は腰じゃなく、股関節の運動制限”だと気づいたんです。
■“動き”に注目する2つの考え方
このように、「動き」に着目することで、今まで見えてなかった原因にたどり着けることがあります。
ここで紹介したいのが、2つの視点:
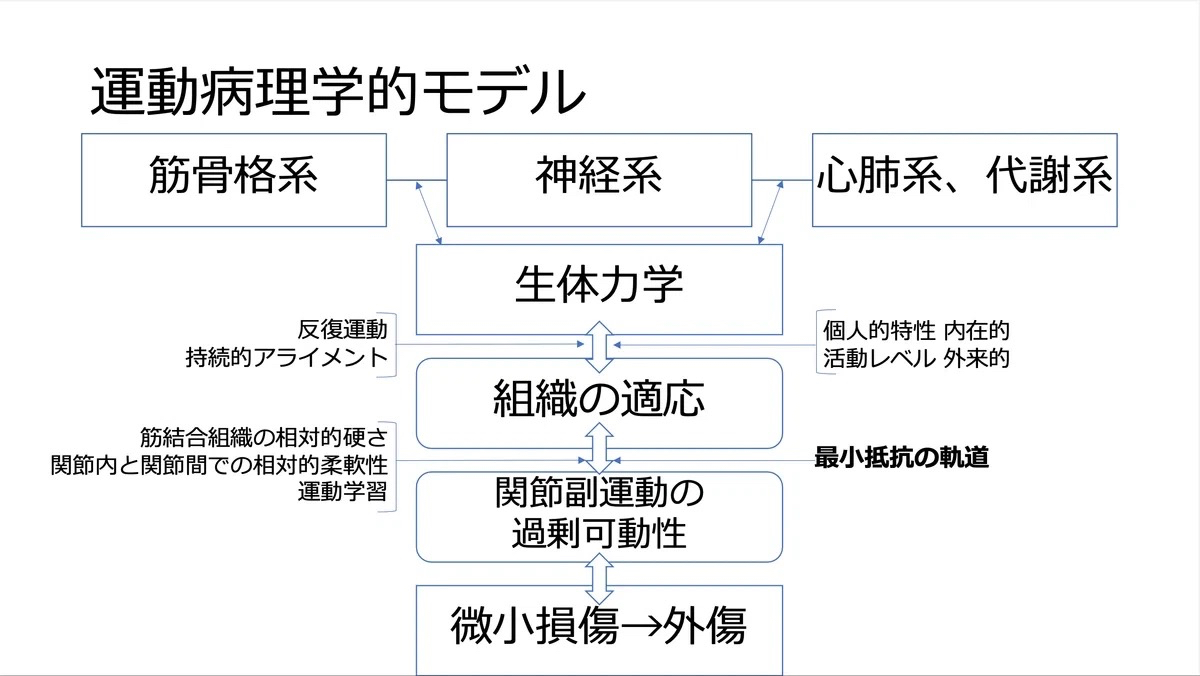
1. 病理運動学モデル
→ 組織の損傷が先に起こり、それが動きの異常を引き起こす。
例:捻挫して靭帯が傷んだ → 可動域が狭くなる
2. 運動病理学モデル
→ 誤った動き方が続いたことで、やがて組織が損傷する。
例:反り腰で何年も過ごす → 腰椎椎間板が徐々に摩耗
僕の例の患者さんは、まさに後者。
日常のクセや姿勢が積もって、腰に無理な負荷がかかっていたパターンです。
■筋骨格系の痛みは“生活習慣病”に近い
理学療法士として何年か経験を積むと、筋骨格系の問題って、意外と“習慣”や“クセ”の影響が大きいって実感すると思います。
• デスクワークでずっと猫背
• 重い荷物をいつも右肩だけで持つ
• 片脚に重心を乗せる立ち方をしている
こうした日常の小さなクセが、少しずつ組織を傷つけ、やがて痛みとなって現れる。
この考え方が「運動病理学モデル」の本質なんですよね。
■物理的ストレス理論って?
ここで登場するのが「物理的ストレス理論」。
ざっくり言えば、“その人の今の組織状態に合ったストレス(負荷)をかける”という考え方です。
たとえば:
• 急性期 → なるべく負荷は抑える(でも完全安静は×)
• 回復期 → 少しずつ負荷をかけて回復を促す
• 慢性期 → 再発を防ぐため、適切な負荷に耐えられる体づくり
このように、時期ごとに“ストレス量”を調整することで、組織の回復を助けるんです。
僕の経験上、ストレスの「かけなさすぎ」と「かけすぎ」はどちらもNG。
ベストなタイミングで、ベストな負荷を。
これは何人もの患者さんを診て、実感していることです。
■「正しい動き」って?
最後にもう一つ大事なことを。
“正しい動き”って、実は一つじゃないんです。
「正解はこれだけ!」っていう万能な動きは存在しません。
大切なのは、
• その人にとって
• 今の体の状態に合った
• 無理のない、多様な動き方を取り戻すこと
たとえば、僕が担当していた高校2年生の男子バレーボール部の学生がいました。彼はジャンプの着地時やダッシュの加速時に、右膝のお皿の下あたりに鋭い痛みを訴えていました。いわゆるジャンパー膝(膝蓋腱炎)と呼ばれる状態で、整形外科でもその診断がついていました。
最初の問診では、「練習を休んだらマシになるけど、再開するとまたすぐ痛くなるんです」と。
「膝が悪いんだから、膝に電気を当てて、ストレッチして…ですよね?」と本人も半ばあきらめモードでした。
でも、立位でのアライメントやスクワット動作を見てみると、気になる点がいくつかありました。
特に顕著だったのが、しゃがむときに骨盤がガクッと後傾して、膝に過剰な前方移動が起きていたこと。さらに、片脚立位では体幹がフラフラして股関節周囲の安定性が低いのも明らかでした。
つまり、「膝を痛めた」のではなくて、「股関節が支えられないから、そのツケが膝にきている」という状態だったんです。
そこで、膝そのものに負担をかけるような運動は極力避けつつ、中殿筋や深部股関節外旋筋の安定性を高めるトレーニングを週2回、メニューとして取り入れました。
具体的には以下のような内容です:
• クラムシェル(抵抗バンドあり):20回×2セット
• 片脚ヒップリフト:10秒保持×5回
• 四つ這いでのダイアゴナルリーチ
• フロントランジ(フォームに注意しながら)
最初は「これが本当に膝に効くの?」と半信半疑だった彼も、2週間後には「ジャンプした後の痛みが前ほど気にならない」とポツリ。
1ヶ月経つ頃には、ダッシュ・ジャンプの反復でも痛みが出にくくなり、スパイク練習にも復帰できるようになりました。
そして、練習終わりに彼が言った一言がすごく印象に残っています。
「先生、走っても痛くないです。膝じゃなくて、股関節だったんですね。」と笑いながら。
このとき僕は改めて、「痛い場所=原因の場所じゃない」という運動病理学の考え方の大切さを実感しました。
■まとめ:僕たちが“診る”べきは「動き」そのもの
理学療法士は「運動系」を扱う専門職。
単に「腰痛」や「肩こり」といった表面的な症状だけでなく、その動きの裏にある原因に目を向けることが求められています。
正直、まだ“運動系の診断”って、学校でもあまり深く学ばないし、臨床でも慣れてない人が多いと思います。
でも、だからこそ、僕らが学び、実践し、失敗しながらも積み重ねていくことが、これからの理学療法の質を変えていくはずです。
ぜひ、今日から患者さんの「動き」を見る目を、ひとつ増やしてみませんか?
■参考文献
1. 濵 賢太・木藤 伸宏(2018).運動器理学療法の基本理論.理学療法の臨床と研究, 27: 9–13.
2. Shirley A. Sahrmann(2005).運動機能障害症候群のマネジメント.医歯薬出版.
3. Mueller MJ, Maluf KS(2002).Tissue adaptation to physical stress: a proposed “Physical Stress Theory” to guide physical therapist practice, education, and research.Phys Ther, 82(4): 383–403.
4. Borrell-Carrió F, Suchman AL, Epstein RM(2004).The Biopsychosocial Model 25 Years Later: Principles, Practice, and Scientific Inquiry.Ann Fam Med, 2(6): 576–582.
5. Edwards I, Jones M, Carr J, Braunack-Mayer A, Jensen GM(2004).Clinical reasoning strategies in physical therapy.Physical Therapy, 84(4): 312–330.
6. American Physical Therapy Association(2013).The Human Movement System as the Foundation for Physical Therapist Practice.