はじめに
「沈黙の臓器」が招く生活の激変
成人の約5~8人に1人が予備軍とされるほど身近な脅威です。自覚症状がないまま高血圧や糖尿病によって蝕まれ、一度失った機能は二度と戻りません。
人工透析が始まれば、週3回・各4時間以上の拘束に加え、過酷な食事制限や倦怠感が日常となり、仕事やキャリアの継続も困難になります。
そして障害年金を受給サポートする中で、腎臓の病気で人工透析をしている人が障害年金の受給の可能性が高いことを知らない人が多い。
そんな現実を踏まえ腎臓の病気と障害年金の関係についてレポートにまとめました。生活習慣病と腎臓の関係も深く、予備軍の多い沈黙の臓器。これを機会に障害年金を知ってもらえると嬉しいです。
――
「人工透析になると障害年金を受給しやすいらしい」
こう聞くと、不公平だと感じる人もいるかもしれません。
しかし実際には、人工透析とは「週3回、1回4〜5時間、人工透析をおこなう生活」です。
見た目では分かりにくい一方で、仕事・生活・体力・人生設計に極めて大きな制約が生まれるため、日本の制度上でも重い内部障害として扱われています。
さらに重要なのは、透析に至る原因の多くが、現代人なら誰でも抱える可能性のある「生活習慣病」にあるという点です。
つまり人工透析は、決して他人事ではありません。
1.あなたは腎臓病予備軍かもしれない
日本にはどのくらいの腎臓病予備軍がいるのか?
現在、日本では慢性腎臓病(CKD)の患者・予備軍は約1,480万人〜2,000万人いると推計されています。
これは成人のおよそ5人〜8人に1人に相当し、近年では「新たな国民病」とも呼ばれています。
しかも腎臓病の進行の怖さは、自覚症状がほとんどないことです。
腎臓は「沈黙の臓器」と呼ばれており、かなり悪化するまで痛みや異常を感じないケースが多くあります。
健康診断で初めて異常を指摘される人も少なくありません。
なぜ腎臓病予備軍になるのか?
腎臓病の背景には、現代的な生活習慣が深く関係しています。
① 高血圧
腎臓は大量の血管で構成されています。
高血圧状態が長く続くと、腎臓内の細い血管がダメージを受け、ろ過機能が低下していきます。
特に、
・濃い味付け
・外食中心
・塩分過多
・睡眠不足
・ストレス過多
といった生活は危険です。
② 糖尿病
現在、人工透析導入原因の第1位は「糖尿病性腎症」です。
高血糖状態が10年〜20年続くと、腎臓のフィルター機能(糸球体)が壊れていきます。
特に危険なのは、
・甘い飲料の常飲
・炭水化物過多
・運動不足
・内臓脂肪型肥満
・健診異常の放置
です。
「まだ薬を飲むほどではない」
と放置している間に、静かに腎臓は壊れていきます。
③ メタボリックシンドローム
肥満・高血圧・高血糖が重なる状態は、腎臓へのダメージを加速させます。
特に男性は、
・飲酒
・喫煙
・外食
・長時間労働
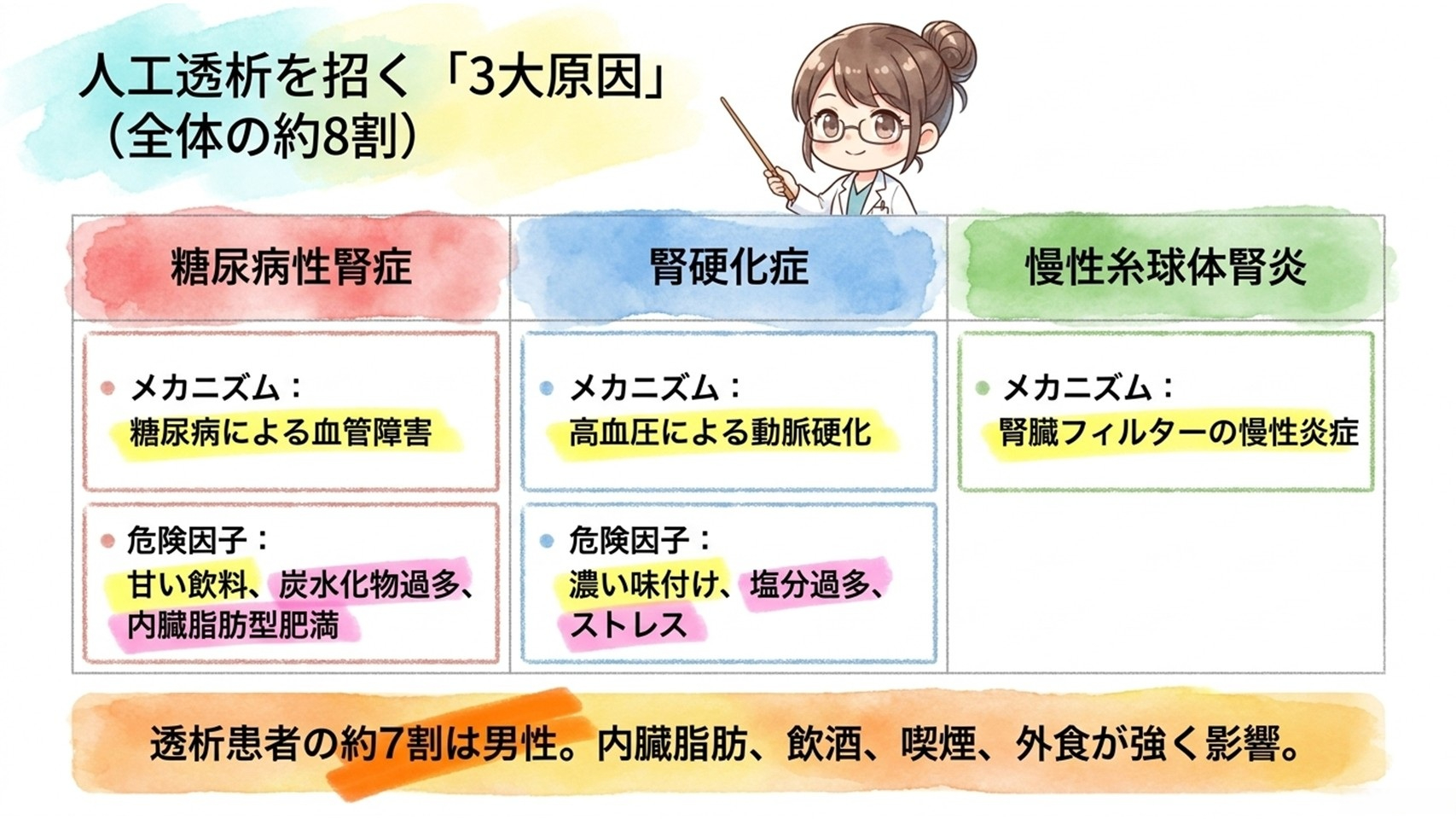
などの影響を受けやすく、透析患者は男性が約7割を占めています。
2.腎臓病患者の統計と人工透析の実態
現在の人工透析患者数
日本透析医学会の調査によると、日本国内で人工透析を受けている患者数は約35万人以上にのぼります。
これは世界的にも非常に多い水準です。
人工透析が必要になる主な病気
透析導入原因の大半は以下の3疾患です。
糖尿病性腎症 ・・・ 糖尿病による血管障害
腎硬化症 ・・・ 高血圧による動脈硬化
慢性糸球体腎炎 ・・・ 腎臓フィルターの慢性炎症
この3つで全体の約8割を占めています。
どんな状態になると人工透析が必要になるのか?
腎臓の機能が極端に低下し、
・老廃物を排出できない
・水分調整ができない
・カリウム調整ができない
状態になると、「末期腎不全」と診断されます。
ここまで進行すると、自力で生命維持が難しくなるため人工透析が必要になります。
男女比と世代別の特徴
男女比
・男性:約70%
・女性:約30%
男性に多い理由として、
・内臓脂肪型肥満
・飲酒
・喫煙
・外食頻度
・高血圧放置
などが関係していると考えられています。
世代別傾向
透析導入年齢は高齢化しており、70代〜80代が最も多くなっています。
ただし実際には、
・40代で糖尿病発症
・50代で腎機能悪化
・60代〜70代で透析導入
という長期的進行が多く見られます。
つまり「若い頃の生活習慣」が、20年後に透析として現れるケースが非常に多いのです。
3.腎臓病が生活・仕事・家族へ与える影響
仕事への影響
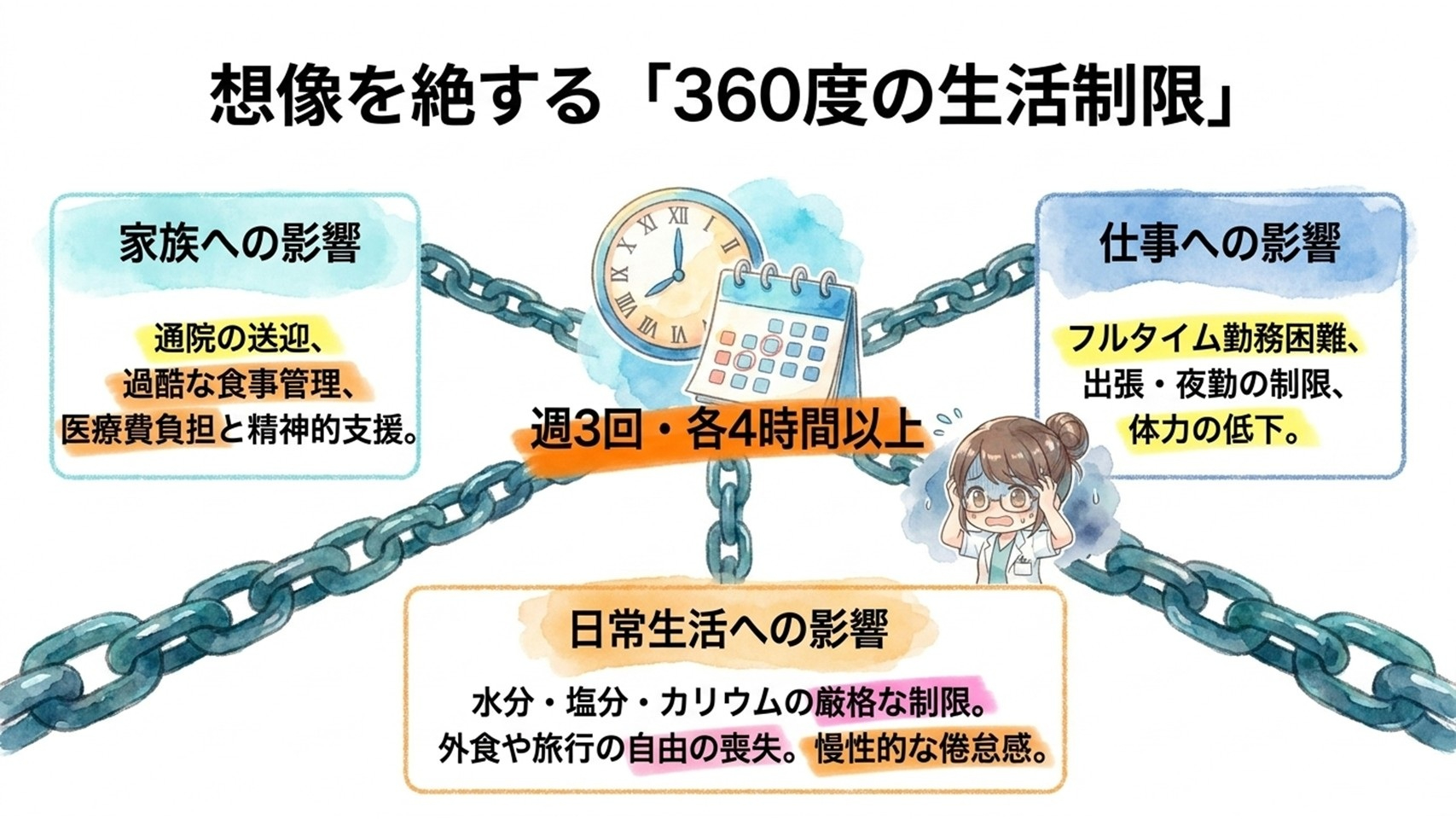
人工透析になると、一般的には週3回通院します。
1回4〜5時間に加え、
・移動
・待機
・止血
・体調回復
まで含めると、1日の大半が治療で消えます。
そのため、
・フルタイム勤務が難しくなる
・出張制限
・夜勤困難
・体力低下
など、働き方への影響が非常に大きくなります。
日常生活への影響
透析患者は水分・塩分・カリウム制限が必要になります。
例えば、
・水を自由に飲めない
・果物制限
・外食制限
・旅行制限
など、日常の自由が大きく制限されます。
さらに、
・倦怠感
・貧血
・血圧変動
・骨が弱くなる
といった合併症とも長期的に向き合わなければなりません。
家族への影響
透析患者本人だけでなく、
・送迎
・食事管理
・精神的支援
・医療費負担
など、家族への影響も非常に大きくなります。
「見た目では分かりにくい障害」であるため、周囲に理解されにくい苦しさもあります。
4.なぜ人工透析は障害年金を受給しやすいのか?
理由① 国の認定基準が明確だから
障害年金では、人工透析患者について、
「人工透析療法施行中のものは原則2級」
と認定基準で明記されています。
つまり、他の病気のように、
・どれだけ苦しいか
・どれだけ動けないか
を細かく争う余地が比較的少なく、「透析を受けている」という医学的事実そのものが強い認定根拠になります。
理由② 生活制限が極めて重いから
透析は単なる通院ではありません。
生命維持そのものです。
週3回拘束される生活は、
・就労
・社会参加
・日常生活
に重大な制限を与えます。
制度上でも「著しい日常生活制限」と評価されやすいのです。
理由③ “内部障害”として重い扱いを受けるから
透析患者は、一見すると普通に見える場合があります。
しかし実際には、
・腎機能喪失
・医療依存
・慢性疲労
・合併症リスク
を抱えています。
つまり「見えない重度障害」であり、これが障害年金制度上でも重く評価される理由です。
5.腎臓を守るために重要な生活習慣
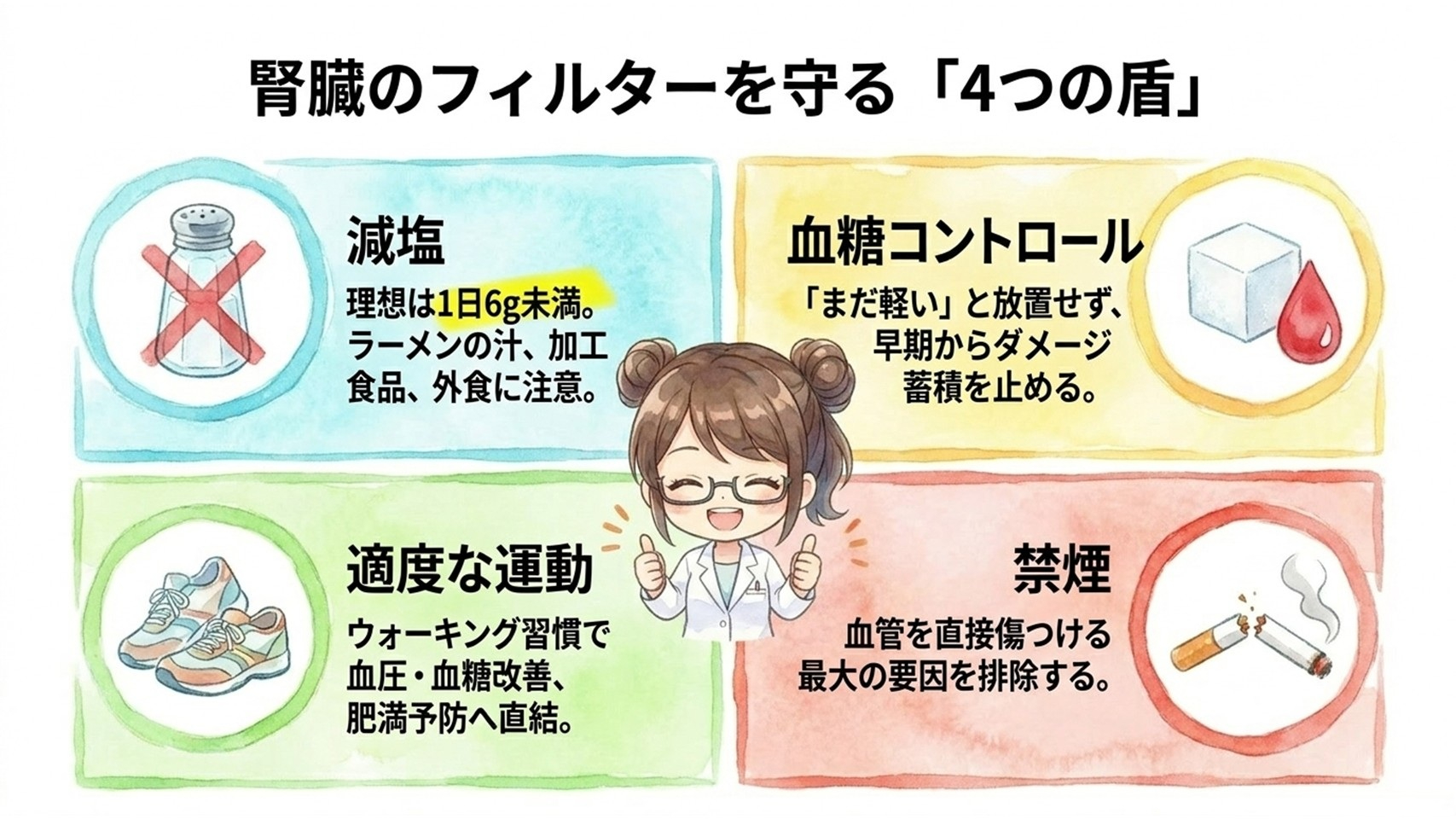
減塩
日本人の平均塩分摂取量は約10g前後ですが、理想は1日6g未満とされています。
特に、
・ラーメンの汁
・加工食品
・外食
・漬物
などは塩分過多になりやすいため注意が必要です。
血糖コントロール
糖尿病を放置しないことは極めて重要です。
「まだ軽いから」
と放置する期間が長いほど、腎臓ダメージは蓄積していきます。
適度な運動
運動は、
・血圧改善
・血糖改善
・肥満予防
に直結します。
特にウォーキング習慣は、腎臓保護にも有効とされています。
禁煙
喫煙は血管を直接傷つけるため、腎臓にも大きな悪影響を与えます。
6.健康診断で「腎臓病予備軍」をチェックする方法
① 尿蛋白
尿検査で、
・(+)
・(2+)
などが出た場合、腎臓のフィルター機能が傷ついている可能性があります。
放置は危険です。
② eGFR(推算糸球体濾過量)
腎機能を数値化した指標です。
一般的には、
・60未満が続く
・数ヶ月継続
すると慢性腎臓病(CKD)が疑われます。
健康診断では尿蛋白とeGFRを見ることが重要です。
まとめ
人工透析は、「障害年金をもらいやすい病気」という単純な話ではありません。
その背景には、
・生命維持レベルの治療
・強い生活制限
・長期的な身体負担
・就労困難
があります。
そして恐ろしいのは、その原因の多くが現代人にとって身近な生活習慣病であることです。
「少し血圧が高いだけ」
「血糖値が少し高いだけ」
そう思って放置した積み重ねが、10年後・20年後に透析へつながるケースは珍しくありません。
だからこそ今重要なのは、
「まだ大丈夫」
ではなく、
「今から、いたわる」
という視点なのかもしれません。
最後まで読んでいただきありがとうございました。
障害年金申請を迷っている方へプロが優しくお聞きます
障害年金とは、自分は対象なのかな? 入口で困っている人向け
電話相談
障害年金の手続きをプロが優しく相談・サポートします
手続きをしたいけど、申請書類の書き方・準備に困っている人向け
ビデオチャット相談
#障害年金
参考データ・統計情報
・厚生労働省「患者調査」
・日本透析医学会「わが国の慢性透析療法の現況(2023年末調査)」
・日本腎臓学会「CKD診療ガイドライン」
・日本年金機構「障害認定基準(腎疾患による障害)」
・日本高血圧学会 高血圧治療ガイドライン
・国立国際医療研究センター 糖尿病情報センター